Lorsque l’on souhaite évaluer notre poids ou suivre l’efficacité d’un régime, on utilise généralement l’Indice de Masse Corporelle (IMC). Souvent présenté comme un outil médical, l’IMC n’est en réalité qu’une manière parmi tant d’autres de « mesurer et classifier le corps humain » (anthropométrie). Mais ce n’est certainement pas la plus efficace de toutes. En effet, de nombreux professionnels de santé remettent aujourd’hui en question l’utilité de cet indice – qui n’est pas si universel que cela – et, qui pourrait même sur le long terme s’avérer plus délétère que bénéfique.
Les origines de l’IMC
Si l’IMC est utilisé de nos jours pour évaluer l’état de santé et les risques de maladie d’une population, son inventeur n’avait pas du tout l’intention de mesurer la santé et encore moins de l’utiliser à l’échelle individuelle.
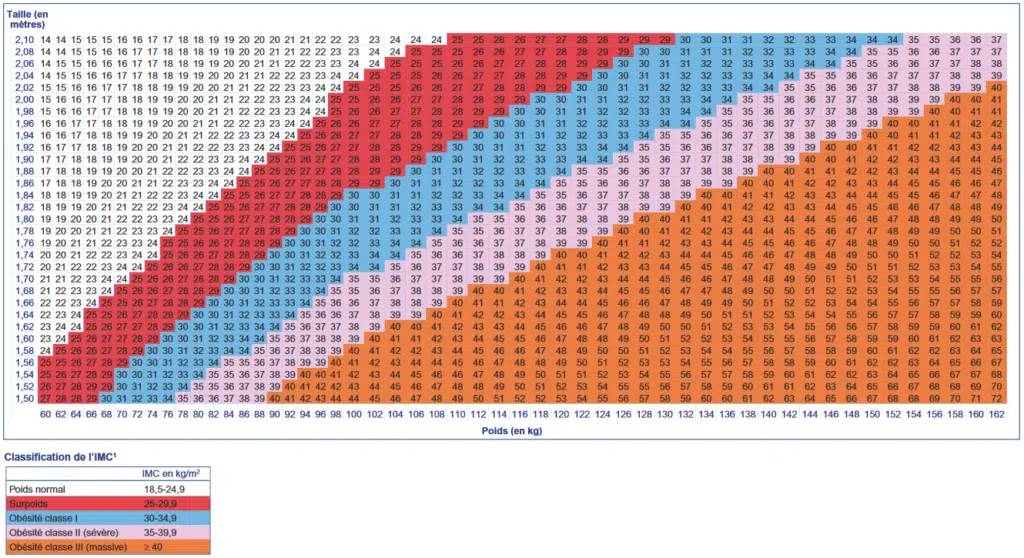
Une formule vieille de deux siècles : IMC = poids (kg) / taille (m) x taille (m).
C’est en 1832, qu’Adolph Quetelet (astronome et statisticien) a mis au point l’indice de Quetelet (IQ), qui est le rapport entre le poids d’une personne en kilogrammes et sa taille en mètres carrés (même formule que l’IMC). Il a développé l’IQ pour catégoriser une population d’êtres humains et définir les caractéristiques d’un « homme normal ». Quetelet ne s’intéressait pas à la mesure de la santé ou de l’obésité ; l’IQ était un outil de statisticien qui étudiait des modèles de population plutôt qu’un outil de médecin qui étudiait les conditions de santé d’un individu isolé. Mais pire encore, A. Quetelet avait développé son indice de manière arbitraire en utilisant des données provenant exclusivement d’une population masculine et caucasienne, sans prendre en compte la diversité des corps (et notamment celui des femmes) ou la diversité des populations et des ethnies.
On voit bien que l’IQ est dès le départ un outil bancal. Mais, malgré ses biais et ses limites, il va réussir à traverser les époques pour donner l’IMC que l’on connaît aujourd’hui. Un nouveau nom, mais aussi un nouvel objectif, plus douteux que jamais.
Au début du XXe siècle aux États-Unis, les compagnies d’assurances américaines ont cherché un moyen simple et rapide de gagner plus d’argent, à partir des quelques données récoltées via les formulaires de souscription. Ils ont observé un taux de mortalité plus élevé chez les hommes qui étaient « en surpoids ». En utilisant un simple rapport entre le poids et la taille (poids/taille) de leurs clients, elles ont alors développé les tables de poids, inspirées de l’indice de Quetelet et très proches du tableau visible en début d’article.
En classant ainsi leurs clients, elles font payer plus cher les personnes à risque et économisent des millions de dollars en prime d’assurance. Ces tables sont devenues une véritable source de profit pour les compagnies privées. À ce stade, l’IMC n’était donc toujours pas destiné à être utilisé pour évaluer la santé d’une personne.
Ce n’est qu’en 1972, que le chercheur Ancel Keys, qui n’était pas d’accord avec les tables de poids des assurances, s’est mis en quête de trouver une autre façon d’évaluer la masse corporelle. Il propose d’utiliser l’indice de Quetelet qui donne plus d’importance à la taille (puisque élevée au carré dans la formule) soit désormais appelé indice de masse corporelle et qu’il soit utilisé pour étudier et relier la santé, la maladie et l’obésité. Cela nous amène à la mesure qui est encore largement connue et utilisée aujourd’hui.
À la même époque naissait la culture populaire du régime amincissant (diet) et les gens commençaient à demander à leurs médecins de les aider à perdre du poids. Cette (re)naissance de l’IMC et la culture slim/fit, n’auront finalement pas les effets escomptés. Au lieu d’offrir une meilleure santé aux citoyennes et aux citoyens, ils participeront au cours des 50 dernières années à une augmentation des maladies métaboliques et surtout à la construction d’une société grossophobe.

Les limites de l’IMC
L’IMC a été largement reconnu comme une mesure problématique pour plusieurs raisons :
1. Une origine controversée : l’IMC a été mis au point par un astronome et un statisticien (et non par un chercheur en santé ou un professionnel de la médecine) qui étudiait des groupes d’homme et non des individus et leur état de santé.
2. Le poids ou l’IMC, c’est pareil : l’IMC est directement corrélé au poids, et comme la taille ne change pas chez un adulte, seul le poids fait varier l’IMC. Donc suivre son poids avec les kilogrammes ou avec son IMC revient exactement au même.
3. L’ethnocentrisme : l’IMC est basé sur des données de taille et de poids provenant principalement d’Européens blancs de classe moyenne à supérieure, ce qui signifie qu’il ne s’agit pas d’un échantillon représentatif de la population générale et qu’il ne tient pas compte des différences de taille corporelle moyenne dans d’autres groupes ethniques.
4. L’âge, le sexe et la composition corporelle : l’IMC ne prend pas en compte la composition corporelle en muscle et en graisse. Une personne musclée sera considérée comme obèse (car le muscle pèse plus lourd que la graisse à volume égal), et pourtant, sa silhouette sera plus affinée et son risque de complications métaboliques plus bas. Par exemple, les personnes qui ont un pourcentage élevé de masse musculaire finissent par être classées comme « en surpoids » ou « obèses », même si elles ont une faible quantité de graisse corporelle. De plus, l’IMC ne tient pas compte de l’âge, du sexe, des hormones et de l’évolution naturelle de la masse musculaire avec l’âge.
5. Une mauvaise classification : les différences entre les classifications de l’IMC (poids normal, surpoids, obésité…) sont arbitraires. Elles ne reposent sur aucune donnée scientifique, mais sont définies par une poignée de personnes ayant une idée de ce que devrait être un poids « normal ». Par exemple, il y a quelques décennies, le seuil de l’IMC pour un poids « normal » a été abaissé à la suite d’un rapport financé par des sociétés pharmaceutiques qui fabriquent des médicaments amaigrissants. Du jour au lendemain, des millions de personnes avec un poids « normal » se sont réveillées en « surpoids », par un simple jeu d’écriture. (voir le paragraphe à ce sujet ci-dessous).
6. L’IMC ce n’est pas la santé : l’IMC suppose que nous connaissons les comportements alimentaires et l’état de santé d’une personne uniquement sur la base de sa taille et de son poids. Or, comme vu précédemment, il existe une grande variabilité individuelle basée sur de multiples facteurs tels que l’âge, l’origine ethnique, la composition corporelle et les facteurs sociaux-économiques (qui expliquent la majorité des résultats en matière de santé).
Lorsqu’on regarde en détail les données statistiques issues d’études scientifiques, on constate que l’IMC n’est absolument pas un bon indicateur de l’état de santé d’une personne :
- Les personnes classées en surpoids (25 à 30) ont un risque de décès inférieur à celui de tout autre groupe !
- Les personnes en obésité modérée (30 à 35) ont le même risque de décès que celles de poids normal (20 à 25).
- Le risque de décès le plus élevé se situe en fait chez les personnes maigres (<20) et les personnes en obésité sévère (>35).
- Un tiers des personnes classées comme obèses (30 à 35) sont en réalité en bonne santé (on parle « d’obésité saine ») tandis que près d’un tiers des personnes de poids normal sont en réalité en mauvaise santé (là, bizarrement, on ne parle pas de « normalité malsaine »).
- Les personnes classées comme obèses (30 à 35) et souffrant de diabète de type 2, d’hypertension artérielle, de maladies cardiovasculaires et de maladies rénales chroniques vivent plus longtemps que les personnes plus minces atteintes de ces mêmes pathologies.
Etiqueter les personnes ayant un IMC « en surpoids » ou « obèse » comme étant « malsaines » engendre de la discrimination, un sentiment de honte et de culpabilité. Cela ne motive pas les gens à faire de meilleurs choix de vie et ne les aide absolument pas à sortir de la spirale du surpoids, si tant est qu’ils en aient besoin. Les pouvoirs publics, la population générale, et les professionnels de santé ont un grand travail de fond à faire pour ne plus ranger des gens dans les cases et juger de la santé des autres sur des données limitées ou des croyances populaires.

Vers un nouvel IMC ?
L’IMC est l’indicateur de référence recommandé par l’OMS afin de déterminer la corpulence d’un individu. Selon le professeur Nick Trefethen de l’Université d’Oxford, cet indice est néanmoins imprécis concernant les personnes de grande taille, car l’IMC surestimerait nettement leur surpoids.
Pour corriger cette imprécision, Trefethen a proposé la formule suivante :
IMC modifié = 1,3 x Poids / Taille2,5
L’introduction du facteur 1,3 permet de faire en sorte que ce nouvel indice soit comparable aux tables (seuils des catégories) de l’ancien IMC. Tandis que l’exposant 2,5 corrige l’imprécision sur les grandes tailles.
En effet, Quetelet (le concepteur de l’IMC original) avait justement remarqué que « si l’homme croissait de manière égale dans toutes ses dimensions, les poids aux différents âges seraient comme les cubes des tailles », à la puissance 3 donc. Donc l’exposant 2 de sa formule semblerait trop faible, d’où le compromis de Trefethen à 2,5.
Bien que cet IMC modifié corrigerait l’imprécision vis-à-vis des personnes de grande taille, il se heurte aux mêmes limites que son prédécesseur. Un nouvel IMC même plus précis, ne saurait donc être la solution idéale. Car le nœud du problème n’est pas forcément la formule en soi, mais plutôt la manière de classifier les résultats obtenus : les catégories d’IMC.
Comment sont déterminées les catégories de l’IMC ?
De nombreux professionnels de santé utilisent les catégories d’IMC (normal, surpoids, obésité modérée, sévère…) pour évaluer les risques pour la santé ou l’état de santé d’un individu. Or, celles-ci ne sont pas fondées sur des données scientifiques et ont été décidés de manière arbitraire.
En 1998, les membres du National Institute of Health (NIH) ont décidé d’abaisser le seuil de la catégorie d’IMC en surpoids à 25 pour tous les sexes. Auparavant, il était de 28 pour les hommes et de 27 pour les femmes. Le comité a fondé cette décision sur un rapport de l’Organisation mondiale de la santé (OMS) de 1996, rédigé par l’International Obesity Task Force (IOTF), qui recommandait d’abaisser le seuil de la catégorie d’IMC « en surpoids ».
Les principaux bailleurs de fonds du rapport de l’IOTF ? Hoffmann-La Roche et Abbott Laboratories, deux sociétés pharmaceutiques qui fabriquent des médicaments pour la perte de poids. En effet, le rapport qui stipule que certaines personnes, auparavant considérées comme ayant un « poids normal », doivent désormais être considérées comme étant « en surpoids », a été financé par des sociétés qui vendent des médicaments amaigrissants. Un beau conflit d’intérêt, non ?

Le « Paradoxe de l’obésité »
L’IMC donne une fausse idée de la santé de nombreuses personnes : les hypothèses formulées à propos des personnes appartenant à différentes catégories sont en fait scientifiquement inexactes. Il s’agit d’un phénomène connu sous le nom de « paradoxe de l’obésité », qui n’est un « paradoxe » que parce que les chercheurs, avec leurs préjugés sur le poids, s’attendaient à des résultats contraires.
Une récente étude à grande échelle a révélé que près de la moitié des personnes classées dans la catégorie « surpoids » et un tiers des personnes classées dans la catégorie « obésité » sont en fait métaboliquement saines, c’est-à-dire qu’elles présentent une pression artérielle, un cholestérol et une glycémie complètement normales.
À l’inverse, près d’un tiers des personnes dans la catégorie « poids normal » se sont avérées être métaboliquement malades. Ce qu’il en découle de cette étude c’est qu’il n’y a pas une maladie qui touche uniquement les personnes de poids élevé. Des personnes de toutes corpulences et de toutes tailles sont touchées par ces problèmes de santé.
Parce qu’elle est multifactorielle, l’obésité doit être redéfinie, surtout quand on sait que la première cause de mortalité chez les obèses, ce n’est pas le poids, ce n’est pas l’IMC, ce ne sont pas les supermarchés, c’est la grossophobie.
Pour éviter de vous ranger vous-même dans une case, vous pouvez utiliser d’autres manières d’évaluer votre poids et vos progrès grâce aux astuces citées dans notre article sur le poids.
Et vous, vous avez l’habitude de calculer votre IMC ou pas ? Est-ce que ce chiffre est important pour vous ?
Sources :
- Flegal, K. M., Kit, B. K., Orpana, H., & Graubard, B. I. (2013). Association of all-cause mortality with overweight and obesity using standard body mass index categories: a systematic review and meta-analysis. JAMA, 309(1), 71–82.
- Childers, D. K., & Allison, D. B. (2010). The ‘obesity paradox’: a parsimonious explanation for relations among obesity, mortality rate and aging. International journal of obesity (2005), 34(8), 1231–1238.
- Tomiyama AJ, Hunger JM, Nguyen-Cuu J, Wells C. Misclassification of cardiometabolic health when using body mass index categories in NHANES 2005-2012. Int J Obes (Lond). 2016 May;40(5):883-6. doi: 10.1038/ijo.2016.17. Epub 2016 Feb 4.
- Bacon, L., Aphramor, L. Weight Science: Evaluating the Evidence for a Paradigm Shift. Nutr J 10, 9 (2011).
- https://www.medicalnewstoday.com/articles/306129
- http://campus.cerimes.fr/nutrition/enseignement/nutrition_2/site/html/cours.pdf
- https://www.gros.org/le-gros-surpris-et-decu-par-l-epreuve-de-mathematiques-du-brevet-2017
- https://www.euro.who.int/en/health-topics/disease-prevention/nutrition/a-healthy-lifestyle/body-mass-index-bmi
- https://santemaintenant.com/quest-ce-qui-ne-va-pas-avec-limc-sanjay-gupta/
- https://slate.com/technology/2009/07/why-are-doctors-still-measuring-obesity-with-the-body-mass-index.html
- https://www.has-sante.fr/upload/docs/application/pdf/2009-09/table_imc_230909.pdf




COMMENTAIRE (1)
1 Comment
👍